La baisse de testostérone liée à l’andropause après 50 ans affecte la santé cardiovasculaire au-delà de la libido. En influençant le cholestérol, la tension et l’insuline, elle augmente les risques sans en être la seule cause. Ce signal permet d’agir tôt, que ce soit par l’hygiène de vie ou avec son médecin. Comprendre ce lien permet de reprendre le contrôle calmement.
À 50 ans, l’andropause peut-elle cacher un risque d’infarctus ? Fatigue, prise de poids abdominale, irritabilité… Ces signes, souvent ignorés, traduisent une baisse de testostérone. Cette hormone, essentielle pour bien plus que la virilité, régule votre métabolisme : un taux bas augmente le mauvais cholestérol, la graisse viscérale et perturbe la pression artérielle, contribuant à une résistance à l’insuline. Le cœur en subit les conséquences. Découvrez comment, avec des ajustements simples – alimentation équilibrée, sport régulier, suivi médical –, vous pouvez agir pour réduire ces risques et traverser cette étape en préservant votre vitalité.
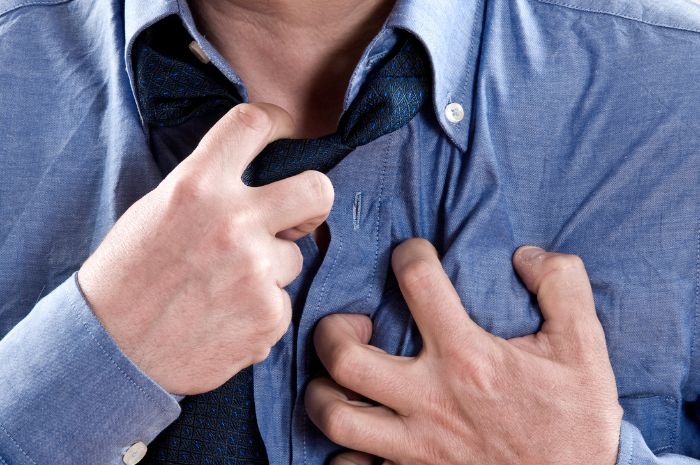
L’andropause cache un risque cardiovasculaire accru chez les hommes de 50 ans et plus. La baisse de testostérone, naturelle mais impactante, nécessite une surveillance médicale rigoureuse, surtout en cas de traitement hormonal. Comprendre ce mécanisme permet de prévenir les complications, dont l’infarctus.
Andropause et infarctus : on fait le point sur ce qui se passe vraiment dans notre corps
L’andropause, ce n’est pas dans la tête : la chute de testostérone expliquée
L’andropause – ou DALA – est une diminution progressive de la testostérone (1 à 2 % par an après 40 ans). Ce phénomène naturel affecte 20 à 30 % des hommes de plus de 50 ans. Fatigue, baisse de libido ou prise de poids sont des signaux d’alerte, comme un moteur qui perd de la puissance avec l’âge. Ces symptômes, variables selon les individus, méritent une consultation si persistants.
Comment une hormone peut-elle impacter notre cœur ?
La testostérone influence le métabolisme et la santé cardiovasculaire. Un taux bas :
- Dégrade le profil lipidique : hausse du LDL et des triglycérides.
- Encourage la graisse viscérale : accumulation inflammatoire abdominale.
- Altère la pression artérielle : rigidité des vaisseaux.
- Augmente la résistance à l’insuline : risque de diabète multiplié par 2-3.
Passé 50 ans, un taux de testostérone bas n’est pas qu’une question de libido. C’est un signal que notre corps nous envoie sur notre santé cardiovasculaire globale.
Ces effets sont accentués par tabac, sédentarité ou alimentation déséquilibrée. Un cercle vicieux nécessitant une approche globale.
Infarctus et andropause : une simple coïncidence ou un vrai lien de cause à effet ?
Non, l’andropause ne cause pas directement l’infarctus, mais crée un terrain favorable via l’inflammation et la rigidité artérielle. Selon l’European Heart Journal (2022), les hommes de 50-65 ans avec un taux < 8 nmol/L ont un risque d’infarctus 1,4 fois supérieur. Ce lien est moins fort que le tabac ou l’hypertension, mais significatif.
Le THS peut améliorer ces paramètres, mais comporte des risques (augmentation des globules rouges). D’où l’importance d’un bilan complet avant traitement : lipides, tension et dépistage du diabète.
| Facteurs de risque cardiovasculaire | Impact lié à la baisse de testostérone | Risque amplifié par les facteurs externes |
|---|---|---|
| Profil lipidique | Hausse du LDL et des triglycérides | Alimentation riche en graisses saturées |
| Graisse viscérale | Accumulation abdominale inflammatoire | Sédentarité, manque de sport |
| Résistance à l’insuline | Risque de diabète multiplié par 2-3 | Consommation excessive de sucre |
La baisse de testostérone liée à l’andropause chez les hommes de 50 ans et plus peut avoir des répercussions bien au-delà de la fatigue ou de la baisse de libido. Elle peut accroître le risque cardiovasculaire, notamment d’infarctus, surtout si des facteurs comme le tabac ou une alimentation déséquilibrée s’ajoutent. Une surveillance médicale rigoureuse est indispensable avant et pendant tout traitement hormonal, pour évaluer les bénéfices potentiels face aux risques.
| Symptômes physiques | Symptômes sexuels | Symptômes psychologiques |
|---|---|---|
| Fatigue persistante | Baisse de la libido | Irritabilité |
| Prise de graisse abdominale | Troubles de l’érection | Manque de motivation |
| Sueurs nocturnes | Diminution du volume testiculaire | Difficultés de concentration |
Reconnaître les signaux d’alerte : bien plus qu’une simple « crise de la cinquantaine »
Les symptômes qui ne trompent pas (et dont on n’ose pas toujours parler)
- Signes physiques : Fatigue persistante, baisse de l’énergie, prise de graisse (surtout abdominale), perte de masse musculaire, sueurs nocturnes ou bouffées de chaleur, troubles du sommeil.
- Signes sexuels : Baisse de la libido, troubles de l’érection, diminution du volume des testicules.
- Signes psychologiques : Irritabilité, sautes d’humeur, tendance à la déprime, manque de motivation, difficultés de concentration.
Plusieurs hommes ignorent que ces manifestations peuvent être liées à une baisse de testostérone. Si ces signes persistent sur plusieurs mois, il est crucial de consulter. Ces signes précoces de l’andropause nécessitent une évaluation médicale pour éviter les complications.
« Les symptômes de l’andropause sont souvent sous-estimés, alors qu’ils peuvent impacter la qualité de vie et la santé cardiovasculaire. »
La crise de la cinquantaine : quand l’andropause s’en mêle
À 50 ans, les questionnements sur le sens de la vie, la carrière ou les relations amoureuses sont fréquents. Mais l’andropause peut amplifier ces tensions. La fatigue chronique et les troubles de l’humeur rendent plus difficiles à gérer les défis psychologiques de cette période. Il est essentiel de comprendre que ces symptômes ne sont pas « que dans la tête » : ils ont une base hormonale qui peut être traitée, à condition d’en parler à un professionnel.
Le diagnostic : comment savoir si on est concerné ?
Le diagnostic repose sur deux étapes clés :
- Un entretien médical : Le médecin évalue les symptômes via des questionnaires comme l’ADAM (Androgen Deficiency in Aging Males), qui identifie les troubles liés à la testostérone.
- Des analyses sanguines : Les dosages mesurent la testostérone totale, libre et biodisponible. Plusieurs prises à différents moments de la journée sont nécessaires, car les niveaux varient selon l’heure.
Seul un professionnel de santé peut confirmer un déficit en testostérone. Consulter un spécialiste de l’andropause permet d’obtenir un suivi adapté, en tenant compte des risques cardiovasculaires potentiels.
« Un traitement hormonal non surveillé peut aggraver les risques cardiovasculaires, surtout chez les fumeurs ou les personnes hypertendues. »
L’andropause, souvent associée à une baisse de testostérone, peut augmenter les risques cardiovasculaires chez les hommes de 50 ans et plus. Le traitement hormonal à la testostérone (THST) offre des bénéfices comme un regain d’énergie ou une amélioration de la libido, mais ne doit jamais être envisagé sans un suivi médical rigoureux, notamment en présence de tabagisme ou de mauvaises habitudes alimentaires.
Le traitement à la testostérone : la fausse bonne idée ou une vraie solution ?
L’andropause nécessite des choix éclairés : peut-on espérer un regain de vitalité sans mettre sa santé en péril ? Selon l’Académie de médecine, le THST est réservé aux hommes avec symptômes invalidants et un taux inférieur à 8 nmol/L.
Les promesses du traitement : à quoi peut-on s’attendre ?
Pour les hommes souffrant d’une baisse significative de testostérone, le THST peut redonner énergie, libido et humeur stabilisée. En moyenne, 60 % des patients constatent une amélioration après 6 mois, mais ce n’est pas une « pilule miracle » : les effets dépendent de l’âge, de l’état de santé et des causes de la baisse hormonale.
« Le THST n’est pas une solution universelle : son efficacité dépend des besoins individuels, pas des promesses marketing. »
Risque cardiaque, cancer de la prostate : on démêle le vrai du faux
L’étude TRAVERSE (2023) nuance les craintes : sous suivi strict, le THST ne semble pas augmenter les risques cardiovasculaires. En revanche, le tabagisme ou l’hypertension restent des alertes majeures. Concernant le cancer de la prostate, le THST est contre-indiqué en cas de pathologie avérée, mais un taux bas de testostérone ne protège pas non plus. Un dépistage régulier (PSA, toucher rectal) est indispensable, comme expliqué le lien entre cancer de la prostate et andropause.
| Facteur de risque | Impact sur le THST | Recommandation |
|---|---|---|
| Âge > 50 ans | Augmente légèrement les risques cardiovasculaires | Contrôle régulier de la tension et du cholestérol |
| Tabagisme | Multiplie par 2 le risque d’infarctus | Arrêt du tabac avant traitement |
| Alimentation riche en graisses | Exacerbe les effets secondaires | Adopter un régime équilibré (ex. méditerranéen) |
La règle d’or : jamais sans un suivi médical rigoureux
Le THST est une thérapie à double tranchant. Sans bilan médical complet, les risques surpassent les bénéfices. Un médecin ajustera les doses selon vos marqueurs biologiques et réévaluera régulièrement votre état. Comme le souligne un endocrinologue : « Le traitement hormonal est un marathon pour vieillir en bonne santé, avec son médecin comme coach. »
À 50 ans, l’andropause augmente les risques cardiovasculaires. Une hygiène de vie stricte et un suivi médical réduisent ces dangers. Voici des actions concrètes pour agir dès maintenant.
Reprendre le contrôle : comment agir concrètement pour protéger son cœur
Votre meilleure assurance vie : l’hygiène de vie
Une alimentation équilibrée est essentielle : privilégiez légumes, fibres et oméga-3, tout en réduisant sucres rapides et plats transformés. Ces derniers favorisent la graisse abdominale, facteur de risque cardiovasculaire.
Le sport est un levier majeur. Réduire la graisse abdominale grâce au sport exige 30 minutes quotidiennes d’activité modérée (marche, vélo, natation). Le renforcement musculaire deux fois par semaine lutte contre la perte de masse liée à l’âge. Ce guide détaille des exercices adaptés.
- Tabac : L’arrêt complet est le plus impactant. Des aides existent.
- Alcool : Limitez à 1 verre/jour pour éviter l’hypertension.
Une étude de l’Inserm montre qu’un homme de 55 ans adoptant 4 de ces pratiques réduit de 50 % son risque d’infarctus en 10 ans.
Facteurs de risque : ce que vous pouvez contrôler et ce que vous ne pouvez pas
Concentrez-vous sur les leviers actionnables. Voici un tableau pour clarifier les priorités :
| Facteurs de risque | Ce que je peux contrôler | Ce que je dois surveiller |
|---|---|---|
| Alimentation / Surpoids | Je choisis ce que je mets dans mon assiette | Suivi du poids et du tour de taille |
| Sédentarité | Je bouge au moins 30 minutes par jour | Définir un programme adapté |
| Tabac / Alcool | Je réduis ou j’arrête ma consommation | Discuter des aides au sevrage |
| Cholestérol / Triglycérides | Mon alimentation a un impact direct | Bilan lipidique annuel |
| Hypertension artérielle | Moins de sel (5 g/jour max), gestion du stress | Mesure régulière de la tension |
| Diabète | Je limite les sucres rapides | Dépistage glycémie à jeun |
| Baisse de testostérone | Une bonne hygiène de vie peut aider | Bilan hormonal si symptômes |
| Âge / Hérédité | Rien | En parler à mon médecin pour une vigilance accrue |
Les facteurs non contrôlables comme l’âge nécessitent un suivi médical. En cas de traitement hormonal, surveiller les paramètres sanguins (hémoglobine, PSA) est crucial pour éviter les complications. Un bilan tous les 6 mois est recommandé.
Passé 50 ans, l’andropause est un signal, pas une fatalité. Comprendre le lien entre baisse de testostérone et risque cardiovasculaire éclaire votre santé. Parler à son médecin, ajuster son mode de vie (alimentation équilibrée, activité physique), surveiller sa santé : chaque geste compte. Votre cœur, comme votre énergie, vous diront merci.
FAQ
Quels sont les premiers signes de l’andropause ?
Les premiers signes sont souvent subtils, mais bien réels. On pense notamment à une fatigue persistante qui ne passe pas même après une bonne nuit de sommeil, une baisse d’énergie générale, ou encore une irritabilité plus fréquente. Certains notent aussi une prise de poids discrète, surtout au niveau du ventre, ou une difficulté à rester concentré. C’est un peu comme si le corps envoyait des petits coups de klaxon pour dire : « Hé, il serait peut-être temps de faire un point sur ton rythme de vie. »
Combien de temps dure l’andropause en moyenne ?
Contrairement à la ménopause chez les femmes, l’andropause n’a pas de début ni de fin brutale. C’est un processus progressif qui s’étale souvent sur plusieurs années, voire une décennie. En moyenne, on estime que la phase la plus symptomatique dure entre 5 et 10 ans, mais chaque homme est unique. Certains traversent cette période sans encombre, d’autres ressentent des effets plus marqués. C’est comme un chantier : ça prend le temps qu’il faut pour bien faire les choses.
Quel est le traitement le plus efficace contre l’andropause ?
Le traitement hormonal substitutif à la testostérone (THST) reste la solution la plus documentée quand les symptômes sont invalidants. Mais ce n’est pas une décision à prendre seul : il faut en discuter avec son médecin. D’autres pistes comme les changements d’hygiène de vie (alimentation, sport) ou les compléments naturels peuvent aider, mais ils ne remplacent pas un diagnostic médical. C’est un peu comme un équipage : le médecin est votre capitaine, vous êtes le navigateur.
Quel test permet de confirmer l’andropause ?
Le bilan sanguin reste la référence. Il mesure votre taux de testostérone totale, libre et biodisponible, idéalement à plusieurs reprises pour avoir une moyenne fiable. Le questionnaire ADAM (Androgen Deficiency in Aging Males) est aussi utilisé en première approche pour identifier les symptômes. Mais seul un professionnel de santé peut poser un diagnostic clair. C’est comme un check-up technique : on vérifie les paramètres pour être sûr que tout tourne rond.
À quel âge l’andropause commence-t-elle généralement ?
Elle s’inscrit dans le processus naturel du vieillissement, avec un début souvent insidieux vers 40-45 ans. Les symptômes deviennent plus visibles autour de 50 ans, mais tout dépend de votre prédisposition génétique, de votre mode de vie ou de vos antécédents médicaux. Certains hommes ressentent des effets plus tôt, d’autres quasi pas du tout. C’est un peu comme les premières rides : elles arrivent quand elles veulent, pas forcément quand on s’y attend.
Comment atténuer les effets de l’andropause ?
Deux leviers principaux : l’activité physique régulière (marche, musculation, natation) et une alimentation équilibrée. Le sommeil est aussi un allié précieux : viser 7 à 8 heures par nuit. En cas de symptômes persistants, le THST peut être proposé sous surveillance médicale. L’idée n’est pas de lutter contre l’âge, mais d’accompagner ce changement avec les bons outils. C’est comme entretenir une voiture : un peu d’huile dans le moteur et on repart pour un tour.
À quel âge la testostérone cesse-t-elle de baisser ?
La production de testostérone diminue naturellement de 1 à 2 % par an après 30-35 ans. Ce déclin continue toute la vie, mais il ralentit avec l’âge. Vers 70-75 ans, le taux se stabilise généralement autour d’un seuil bas, sans variations brutales. Cependant, les effets dépendent aussi de votre santé globale et de vos habitudes. C’est un peu comme un compte en banque : les retraits sont constants, mais on peut limiter les dépenses inutiles.
Quels sont les symptômes de la « crise de la cinquantaine » liée à l’andropause ?
Les symptômes physiques (fatigue, prise de poids, troubles du sommeil) se mêlent souvent à des remises en question existentielles : bilan de vie, rapport au travail, aux relations. Cette période peut amplifier le stress ou les angoisses latentes. Mais ce n’est pas une fatalité : en identifiant les causes hormonales, on peut mieux gérer les émotions. C’est un peu comme un feu rouge : ça ralentit, mais ça ne bloque pas la route.
Quels sont les signes d’un manque de testostérone ?
Les plus fréquents sont une baisse de libido, une perte de masse musculaire, une prise de poids abdominale, des sautes d’humeur, ou encore une diminution de l’endurance physique. On peut aussi observer une baisse de la pilosité ou une sensibilité accrue des seins. Ces signes ne trompent pas, mais ils doivent être confirmés par un bilan sanguin. C’est comme un voyant d’alerte sur le tableau de bord : il faut l’écouter, mais pas paniquer.


